Treatment
脳や脊髄の機能障害を治す外科治療が「機能的脳神経外科」です。
その歴史は古く、1947年にSpiegel /Wycisが開発した定位脳手術により、パーキンソン病、振戦、ジストニア、難治性痛み、精神疾患などを治療したことに始まります。最近では、様々なデバイスが開発されて、脳深部刺激療法(Deep brain stimulation; DBS),脊髄電気刺激療法(spinal cord stimulation:SCS)、バクロフェン髄腔内投与療法(Intrathecal Baclofen Therapy, ITB)が行われ、さらに「切らない脳神経外科手術」として、振戦やパーキンソン病に対しする経頭蓋集束超音波療法やうつ病に対する反復経頭蓋磁気刺激が行われています。これらの治療方法は、神経機能を修飾することからニューロモジュレーションとも呼ばれます。
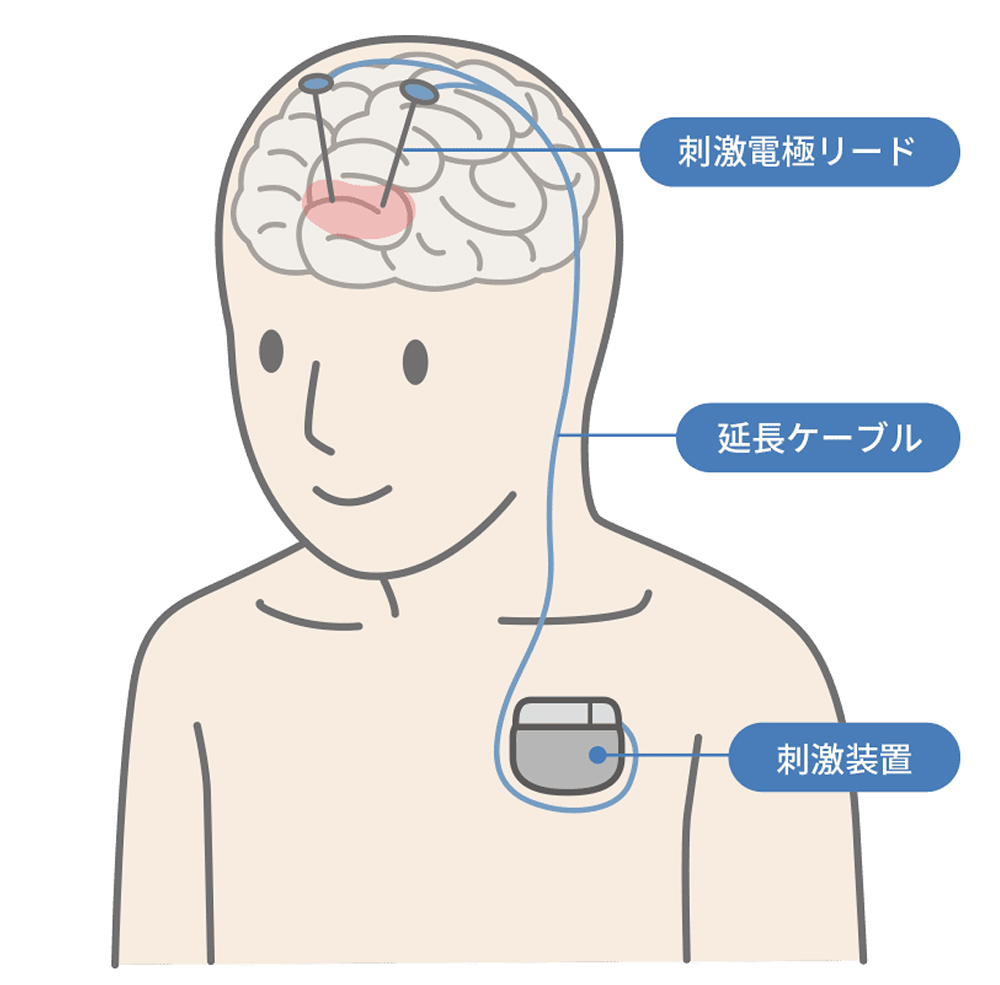
DBSは、 1987年にBenabidが、脳の神経核に電極を留置し、電気的活動である神経活動を調節する方法で、それまでの凝固術と異なり、可逆的で、調節性のできる低侵襲な治療方法として、パーキンソン病、振戦、ジストニアなどの治療手段として世界中に広がりました。パーキンソン病のオフ時の運動症状改善、ジスキネジアの抑制効果、薬剤減量効果、本態性振戦では、書字や箸で食事が可能となり、ジストニアでは異常肢位の改善により、日常生活動作を改善することができます。
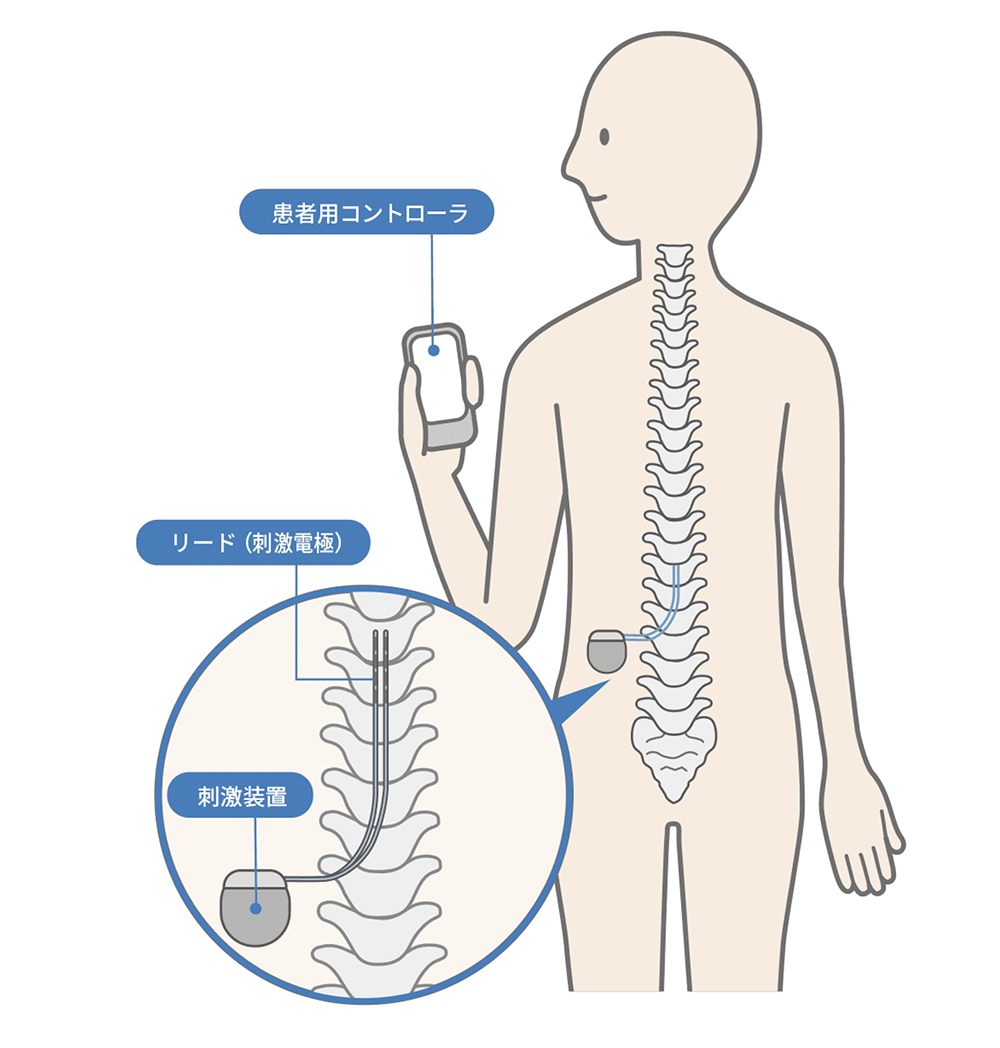
SCSは、難治性の慢性疼痛に対する治療として、脊髄硬膜外腔に電極を留置し、脊髄後索を中心に電気刺激を行い、疼痛の緩和を図る治療法で、薬物療法が無効でも、痛みを半分以下にする効果が期待できます。とりわけ脊椎手術後疼痛症候群、複合性局所疼痛症候群、有痛性糖尿病性神経障害、虚血性疼痛(バージャー病・レイノー病、狭心痛)には有効で、脳卒中後疼痛、脊髄損傷後疼痛などに有効なこともあります。
痙縮は、脊髄損傷や脳卒中後に、麻痺側で筋緊張が高まり、手や足が勝手に突っ張たり、曲がる現象で、脳・上位脊髄からの抑制がとれて、脊髄での反射が亢進することが原因です。
痙縮は、体を支えるのに役立つこともありますが、歩行の妨げや物を掴むなどの手の動作の妨げとなり、時に痛みを伴い、衛生や着衣の介護を困難にするので治療が必要となります。

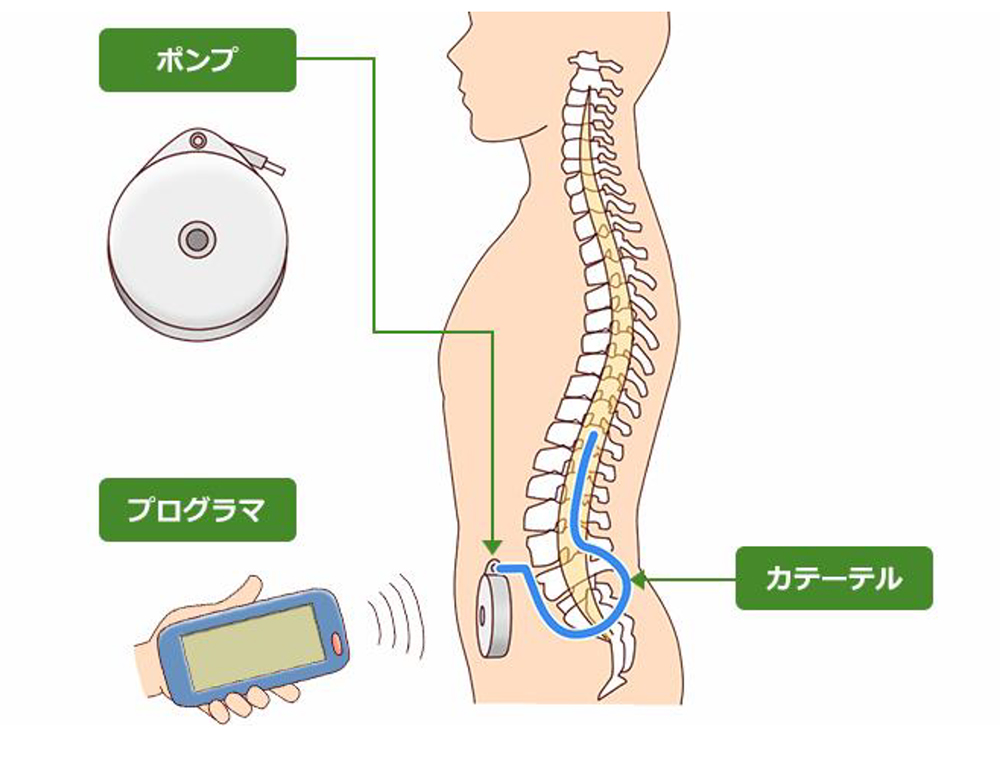
ITBは、髄腔内にカテーテルを留置し、腹部に植え込んだポンプで、GABA-B受容体作動薬のバクロフェンを投与し、脊髄の反射弓を直接抑制する治療法で、脊髄損傷・脳性麻痺・頭部外傷や脳卒中後の重症四肢痙縮にたいして有効です。また事前に、効果を確認できるスクリーニングがある点も優れた治療方法です。
一方局所性上下肢痙縮による間接運動域制限にたいしては、ボツリヌス療法が勧められます。ボツリヌス毒素の注射で、関節可動域の増加、尖足位、疼痛の軽減や介護者の負担軽減ができます。ボツリヌス療法は、痙縮のほか片側顔面痙攣、眼瞼痙攣、斜頸、腋窩多汗症、過活動膀胱にも用いられる。
デバイスを植え込む上記治療においては、最大限に効果を得るためには、いずれも術後の調節をいかにうまく行うかにかかっています。
当院ではこれらの調節を行っています。
院長は長年にわたり機能的脳神経外科に取り組み、これらの治療に多くの経験を有し現在も奈良医療センター・大阪警察病院・大西脳神経外科病などの連携病院にて手術の指導に当たっています。
| 診療 受付時間 |
月 | 火 | 水 | 木 | 金 | 土 | 日 |
| 9:00~12:00 | 平林 | 平林 | × | 平林 | 平林 | ◯ | × |
| 15:00~18:00 | 平林 | 平林 | 星田 てんかん |
橋本 | 平林 | × | × |
※水曜日:星田(てんかん専門医)
※土曜日:第1・3・5 田村(てんかん) 第2・4 平林
※休診日:祝日・日曜日・水曜日午前・土曜日午後・夏季休暇・年末年始